とうとう生前前検査を検討する時期となりました。妊娠超初期に知った生前前検査の存在…対応していない病院も多いようですが、私の病院は対応していたため選択肢がありました。30歳オーバーということもあり、出産への不安があります。先に結論からお伝えしますと、私達は「生前前検査は受けない」という決断に至りました。
生前前検査とは?
胎児が⽣まれつき形の異常や染⾊体異常(先天異常)をもっていないかを、わかる範囲でお⺟さんのおなかの中にいる間に調べる検査です。具体的にわかるのは、ダウン症(21トリソミー)、13トリソミー、18トリソミーといった染色体異常の有無の可能性です。
染色体異常の有無を前もって知っておくことにより、⺟体側の健康状態も含め、⽣まれた後に問題となり得る症状への対応を考えたり準備したりすることができます。これによって「将来産まれてくる子供」への心構えをすることができます。もともとは35歳以上という年齢制限があったNIPTですが、制限がなくないどの年齢でもできるようになった背景があります。
以下にざっくりと生前前検査の種類をご紹介します。
生前前検査の種類
出生前検査には、「遺伝学的検査」と「画像検査(超音波検査)」に分かれているようですので、
その順に説明します。
遺伝学的検査
出生前におなかの中の赤ちゃんが染色体疾患をもっているかどうかを確実に検査する方法として羊水検査や絨毛検査があります。しかし、これらは子宮に針を刺すため流産などの危険性も伴います(1/100(絨毛)~1/300(羊水))。そこで、危険を伴わずに赤ちゃんが染色体疾患をもつ可能性を検査する方法が開発されており、それが NIPT(非侵襲性出生前遺伝学的検査)などの非確定的検査になるということです。
非確定検査
- NIPT(新型出生前検査)
母体血を採取し、血液中に浮遊している cfDNA(染色体が細かく分解されたもの)を分析して結果を出します。 - NT (Nuchal translucency) (※12週が最適)
超音波検査にて赤ちゃんの首の後ろのむくみを測定し異常を判別します。 - NT + 母体血清マーカー (コンバインド検査)(※12週が最適)
超音波検査によるNT測定と母体血清マーカーを組み合わせてリスク算出をします。 - 母体血清マーカー
母体血清マーカー検査では、血液中に含まれる赤ちゃんや胎盤由来の4 つのタンパク質を解析します。
確定的検査
- 絨毛検査
将来胎盤となる絨毛に超音波画像のガイドのもと、妊婦さんのお腹に針を刺して絨毛細胞を採取し、染色体の形と数の変化を確認する検査です。 - 羊水検査
お腹に針を刺して、子宮内の羊水に存在する赤ちゃんに由来する細胞を採取し、染色体の形と数の変化を確認する検査です。

画像検査(超音波検査)
胎児超音波検査では、検査の訓練を受けた医師や検査技師が、時間をかけて胎児の内臓、骨、血管などを見ていきます。調べる病気は心臓の病気、脳の病気、口唇口蓋裂、横隔膜ヘルニア、消化管の閉鎖、腎臓や膀胱の病気、手足の形や指の本数など多岐に渡ります。赤ちゃんが成長していくので、検査時期によって調べるポイントが変わります。染色体の病気があるかどうかについては、染色体の病気がある時に変化する特定の場所「マーカー」を見ます。
「精密胎児超音波検査」「胎児ドック」などさまざまな名称で行われ、名称が同じでも内容が異なることがあります。
参考
中途半端な結果が出ると不安は増すため、私自身”NIPT一択”で考えてました。
私の病院では、生前前検査を受ける人は必ず遺伝カウンセリングを受けるようになっており、そのカウンセリングで紹介や相談を行った結果、私達は生前前検査を行わないことに決めました。
私たちが実施しないに至った理由は以下になります。
生前前検査を実施しなかった理由①

先天性疾患の染色体異常はたった25%だけ…。
それ以外の病気の方が起こりそうだが、それは生前前検査では分からない!
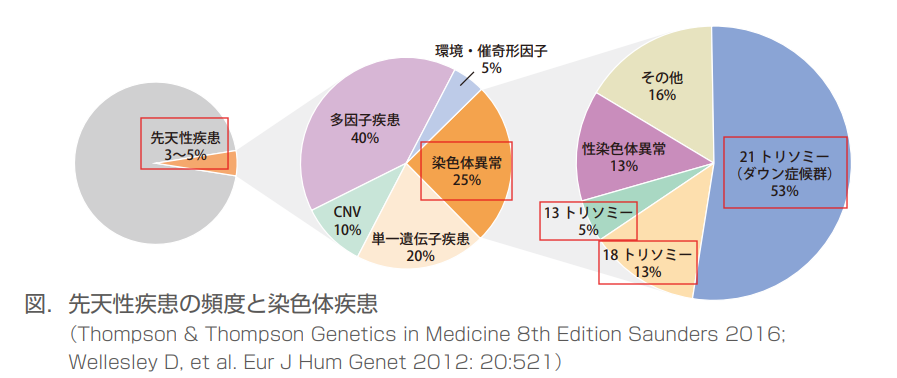
出所:出生前検査認証制度等運営委員会「NIPT説明書(冊子版)(2022年9月改定版)」
カウンセリングでは上記のような図で説明を受け、NIPT などの遺伝検査では主に染色体疾患( 21 トリソミー、18 トリソミー、13 トリソミーの染色体疾患)の可能性を調べる検査であり、それ以外の疾患はわかりらないことが伝えられました。
生まれつきの病気にはさまざまなものがあります(お腹の赤ちゃんの病気をご覧ください)。生まれつき病気がある赤ちゃんのうち、染色体の病気がある赤ちゃんは4人に1人だけで、残り3人の染色体は正常です。
その染色体の病気にもいろいろな病気があり、ダウン症、18トリソミー、13トリソミーの赤ちゃんは、染色体の病気がある赤ちゃん全体の70%にとどまります。
NIPTで調べられる病気のある赤ちゃんは、生まれつき病気がある赤ちゃん全体の2割にも満たないという計算になります。
染色体が原因の疾患ではないと分かったところで、本当に安心できるのか、
よくわからなくなったというのは正直な所です。
生前前検査を実施しなかった理由②

非確定検査(NIPTなど)では中絶の判断材料にはならない…。
確定するにはリスクを冒さないとわからない!

私自身は33歳で産むことになります。確かに、年々ダウン症の比率は高まってくるため気になるところです。非確定検査の後に確定検査に移ることで、中絶判断のできる材料が揃うわけですが、確定検査は子宮に針を刺すため流産などの危険性を伴うリスク(1/100(絨毛)~1/300(羊水))があります。
純粋に比較はできないかもしれませんが、35歳までなら21トリトミー(ダウン症)の確率1/338より、検査による流産のリスク1/300(羊水)が高いことが気になりました。もしかすると、そこまで問題がないのに、流産させてしまうリスクがあることに…。それでは本末転倒な気がしたため、ますます迷うことになりました。
生前前検査を実施しなかった理由③

染色体疾患の重さ/程度までは分からない…!
染色体疾患有無だけで最終的な判断を下せない!
21 トリソミー、18 トリソミー、13 トリソミーの染色体疾患の中で、特に21 トリソミーはダウン症と呼ばれ、街中でお会いする時もあります。一方、18 トリソミー、13 トリソミーはあまり知られていません(私自身はこの検査の説明まで知りませんでした。)
それは、18 トリソミー、13 トリソミーは比較的病気が重いため、生まれて来れないか、体が長く持たないケースが多いとのことです。
21 トリソミーはダウン症にも程度が様々で、全然わからない方もいれば、そうでない方もいます。
ただし、人数が多いため、コミュニティーはしっかりされているようです。
このようなお話をカウンセリングの方に教えて頂き、最終的にリスクを冒して確定検査しても決断できないな…と思いました。
まとめ
ということで、私達は検査をしない決意をしましたが、私の通っているクリニックの(年齢に依ります
が)6割は非確定検査を受けるほど、メジャーな検査になりつつあるようです。
出生前検査には、誰にでも当てはまる正解があるわけではありません。
出生前検査についての考え方、感じ方は人によって、かなり大きな違いがあると思います。
また同じように考える妊婦さん同士でも、年齢、パートナーの考え方、かかっている病院などに
影響を受け、違う結論なるでしょう。
受けない人も、受けた人も、その理由や背景はさまざまなので、
受けなかった人のいち意見としてこのブログが少しでもお役に立てばうれしいです。


コメント